Ene
2024
Vaginismo en la menopausia: cuando tu cuerpo cambia y el sexo empieza a doler
by Sexologia Pamplona | in Sexología Clínica | 0 comments
Hasta hace poco todo funcionaba. Tenías una vida sexual normal — con sus momentos mejores y peores, como todo el mundo — pero la penetración no era un problema. Y de pronto, sin que nada aparentemente haya cambiado, tu cuerpo empieza a cerrarse. La entrada se tensa. Duele. O directamente no permite el paso. Y no entiendes qué ha pasado.
Si estás viviendo algo así y estás en la perimenopausia o ya en la menopausia, necesitas saber dos cosas: primero, que no eres la única — esto le ocurre a muchas mujeres y tiene un nombre: vaginismo secundario. Y segundo, que tiene solución. No tienes que resignarte a que tu vida sexual se haya terminado.
Qué es el vaginismo secundario y por qué aparece ahora
El vaginismo es una contracción involuntaria de la musculatura que rodea la entrada de la vagina que dificulta o impide la penetración. Cuando decimos “secundario” significa que no ha estado siempre ahí — ha aparecido después de un periodo en el que la penetración era posible y cómoda.
En la perimenopausia y la menopausia, esta situación es especialmente frecuente. Y tiene una explicación fisiológica clara: los cambios hormonales.
Lo que los estrógenos hacían por ti (y ya no hacen igual)
Durante la vida fértil, los estrógenos cumplen funciones que probablemente nunca te planteaste porque todo “simplemente funcionaba”:
Mantenían las paredes vaginales gruesas, elásticas y bien irrigadas. Favorecían la lubricación natural a través de la vascularización de la zona. Mantenían un pH vaginal equilibrado que protegía frente a infecciones. Alimentaban los tejidos de la mucosa vulvar y vaginal.
Cuando los niveles de estrógenos empiezan a descender — algo que ocurre gradualmente durante la perimenopausia y se consolida en la menopausia — todo eso cambia. Las paredes vaginales se adelgazan. La lubricación disminuye. El pH se altera, haciendo la zona más vulnerable a irritaciones e infecciones. El tejido pierde elasticidad y puede inflamarse con más facilidad.
Los síntomas que suelen aparecer son sequedad vaginal, ardor o escozor al orinar, pequeños sangrados, sensación de inflamación, molestia constante en la zona vulvar, y dolor durante la penetración.
Y aquí es donde empieza el círculo vicioso.
El círculo que se alimenta solo
La secuencia suele ser así: la primera vez que la penetración duele, te asustas. Pruebas con un lubricante, pero se absorbe rápido y no es suficiente. Cambias de lubricante. Sigues intentándolo. Sigue doliendo. Tu cuerpo empieza a anticipar el dolor — y la anticipación genera tensión muscular. La tensión cierra la entrada. Cuanto más se cierra, más duele. Cuanto más duele, más se cierra.
En muchas mujeres, esta misma contracción empieza a aparecer también en las revisiones ginecológicas — haciendo la exploración muy dolorosa o directamente imposible.
El resultado es una sensación de impotencia profunda: “mi cuerpo ya no me deja”. Y detrás de esa impotencia, muchas veces hay enfado, tristeza, duelo por una sexualidad que se siente perdida, y una soledad enorme — porque este tema no se habla ni con las amigas.
Lo que no es solo hormonal: el papel del suelo pélvico
Los cambios hormonales son el detonante, pero no siempre son la única causa. El suelo pélvico — ese conjunto de músculos que sostiene los órganos pélvicos — también se ve afectado en esta etapa.
Un suelo pélvico debilitado (hipotonía) puede manifestarse como pérdidas de orina al toser, reír o saltar, sensación de pesadez en el bajo vientre, prolapsos o incontinencia. Pero paradójicamente, en el caso del vaginismo lo que suele ocurrir es lo contrario: una hipertonía — un exceso de tensión. La musculatura se contrae de forma crónica, la entrada vaginal se estrecha, y la penetración se vuelve imposible.
Ambas situaciones — la debilidad y la rigidez excesiva — necesitan atención, pero con enfoques diferentes. Por eso la evaluación individualizada es tan importante.
Lo que nadie suele decirte: tu sistema nervioso también manda
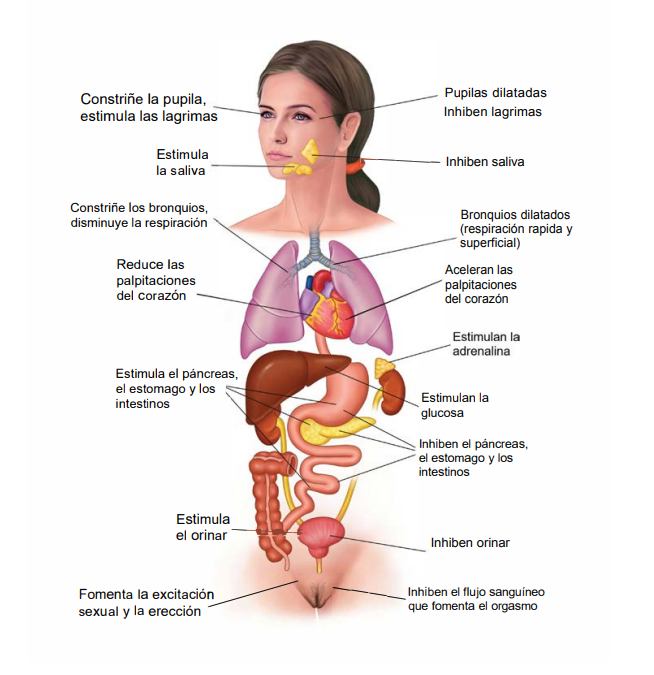
Aquí es donde mi enfoque marca una diferencia con respecto a otros abordajes. Porque más allá de lo hormonal y lo muscular, hay un tercer protagonista que casi siempre se pasa por alto: tu sistema nervioso autónomo.
La menopausia no solo cambia tus hormonas — cambia cómo responde tu sistema nervioso. Muchas mujeres en esta etapa experimentan un aumento de la activación simpática: más ansiedad, peor calidad de sueño, mayor reactividad al estrés, sofocos, irritabilidad. Todo esto coloca al cuerpo en un estado de alerta que dificulta la respuesta sexual.
Y la penetración necesita lo contrario: un sistema nervioso en modo parasimpático — calma, seguridad, entrega. Si tu cuerpo llega al encuentro sexual ya activado, tenso, anticipando dolor… la contracción muscular es la respuesta lógica. No es un fallo. Es tu cuerpo protegiéndose.
Trabajar con la regulación del sistema nervioso — no solo con los síntomas locales — es lo que permite romper el círculo vicioso desde dentro.
Cómo se trabaja: un camino con pasos concretos
El vaginismo secundario en la menopausia se puede superar. No de un día para otro, pero sí con un proceso que tiene un camino claro. En mi consulta, ese camino integra varias dimensiones:
Hidratación diaria de la zona vulvovaginal. No como acto puntual antes del sexo, sino como rutina diaria — igual que hidratas la piel del rostro. Un buen hidratante específico (no un lubricante para el momento) aplicado con masaje suave sobre la vulva y la entrada vaginal, idealmente todos los días, cambia la calidad del tejido en cuestión de semanas. Es el primer paso y el más sencillo — pero muchas mujeres no lo conocen.
Ejercicios de suelo pélvico. No solo los clásicos Kegel de contracción — también, y especialmente, de relajación y flexibilización. Cuando hay vaginismo, el músculo necesita aprender a soltar tanto como a contraer. Las variaciones de estos ejercicios ayudan a tonificar, vascularizar la zona, ganar elasticidad y normalizar el contacto con la musculatura pélvica.
Dilatadores vaginales progresivos. Son dispositivos de diferentes tamaños que se introducen gradualmente para que la vagina vaya recuperando diámetro y elasticidad. El uso de dilatadores requiere un aprendizaje guiado — no se trata de “meterlo y aguantar”, sino de hacerlo con la relajación, la hidratación y la respiración adecuadas, convirtiendo cada sesión en un acto de reconexión y no de esfuerzo.
Regulación del sistema nervioso. Trabajo específico con la respiración, la propiocepción y la conciencia corporal para enseñar al cuerpo a pasar del modo alerta al modo seguridad — antes y durante el contacto genital. Este paso es fundamental para que el resto de intervenciones funcionen: si el sistema nervioso está en modo defensa, los dilatadores duelen, los ejercicios tensan más y el lubricante no alcanza.
Focalización sensorial. Ejercicios progresivos — sola o con tu pareja — para reconectar con el placer genital sin la presión de la penetración. Se reconstruye paso a paso la asociación entre tacto genital y experiencia agradable, deshaciendo la asociación con dolor.
Trabajo emocional. Porque detrás del vaginismo secundario hay casi siempre una carga emocional que merece ser escuchada: el duelo por un cuerpo que ha cambiado, la frustración de sentirse “rota”, el miedo a perder la conexión con la pareja, la rabia de no haber encontrado ayuda antes. Desde la terapia Gestalt, acompañamos ese proceso con la misma atención que el trabajo físico — porque el cuerpo y las emociones no van por separado.
Tu vida sexual no ha terminado
Si estás en la menopausia y sientes que tu cuerpo se ha cerrado, que el sexo ha dejado de ser posible o placentero, que has probado lubricantes y no funcionan, que las revisiones ginecológicas se han convertido en un calvario — necesitas saber que esto se puede trabajar. Y que no tienes que hacerlo sola.
Atiendo en consulta presencial en Pamplona y también en formato online para toda España. La primera sesión es confidencial, sin prisas y sin compromiso escribirme directamente o reservar tu cita desde la web.
Vidal Higuera — Psicólogo y Sexólogo Clínico
Etiquetas: Disfunciones Sexuales, Educación Sexual, Pamplona, sexología